作者:Jason Wasserman 医学博士 FRCPC
2025 年 10 月 3 日
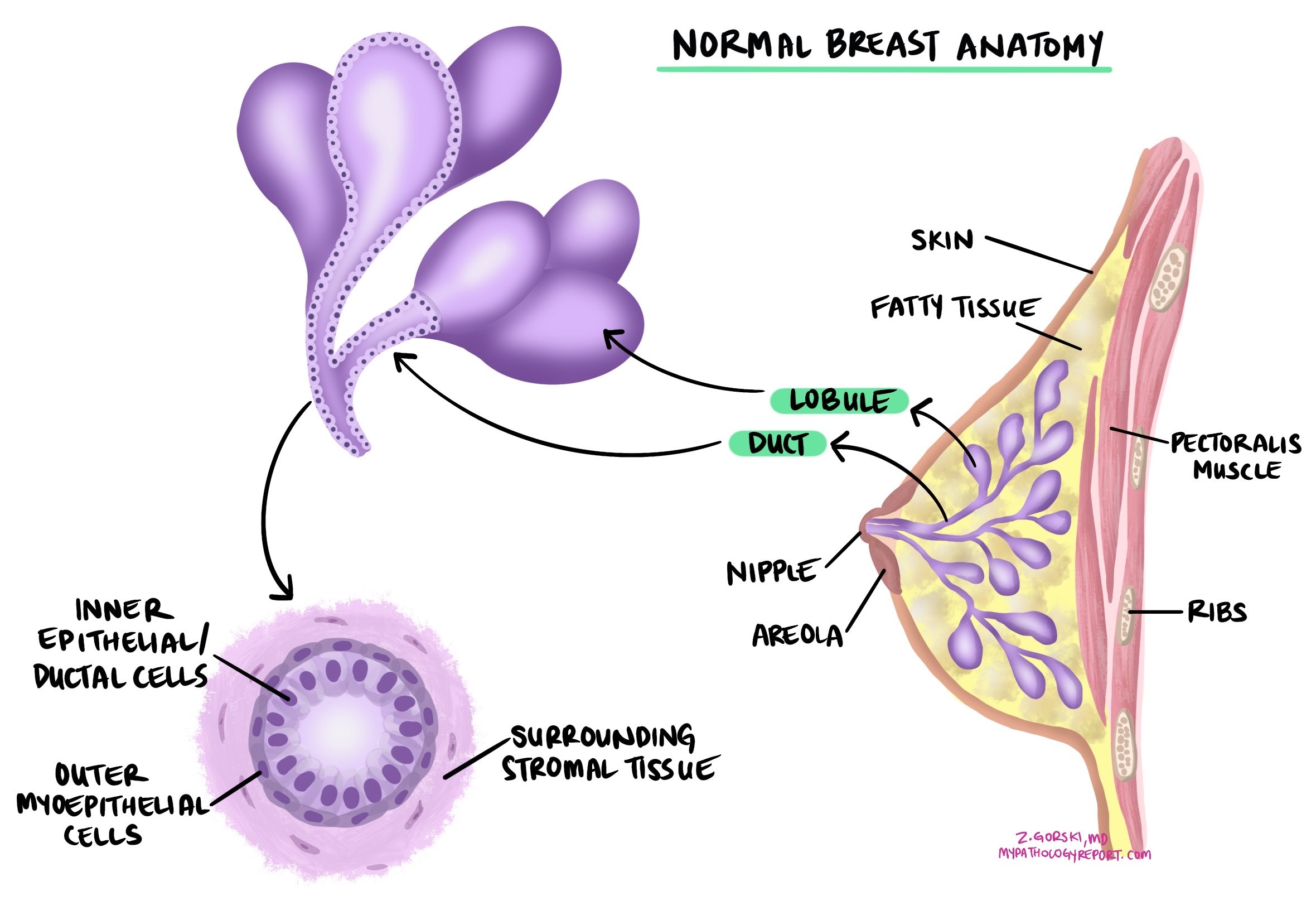
导管原位癌(DCIS) 乳腺导管原位癌 (DCIS) 是一种非侵袭性乳腺癌,起源于乳腺导管(输送乳汁的管道)内壁。非侵袭性意味着所有癌细胞均局限于导管和腺体内部,尚未突破导管壁进入附近的乳腺组织。由于癌细胞被限制在导管内,DCIS 不会扩散至淋巴结或其他器官,除非其首先发展为侵袭性。治疗旨在防止其发展为侵袭性。
导管原位癌的症状有哪些?
大多数乳腺导管原位癌 (DCIS) 患者没有症状。DCIS 通常在乳房 X 光检查筛查中被发现,通常表现为微小的钙化沉积(微钙化)。较少见的是,患者可能会注意到肿块、乳头溢液(可能为血性),或乳房形状或质地的细微变化。
什么原因导致 DCIS?
当乳腺导管细胞发生DNA变异,使其生长和分裂过快时,就会发生导管原位癌 (DCIS)。DCIS 的风险受许多与浸润性乳腺癌相同的因素影响,包括遗传变异(例如 BRCA1/BRCA2)、家族史、长期接触雌激素(例如更年期较晚或接受激素治疗)、乳腺密度较高、肥胖、饮酒以及既往胸部放射治疗史。
诊断为导管原位癌后,发展为浸润性乳腺癌的风险有多大?
DCIS 局限于导管内,但部分病例若不治疗,可能会发展为浸润性导管癌。治疗后,癌症可能在同一侧乳房复发,再次发展为 DCIS,或发展为浸润性癌症(后者较为少见)。风险取决于病理报告中的多项特征(例如,细胞核分级、有无坏死、切缘状态以及肿瘤大小/范围),以及治疗方案(例如,手术类型、放疗以及酌情选择内分泌治疗)。与同侧乳房相比,对侧乳房的风险仅略有增加。
导管原位癌是什么阶段?
由于细胞局限于导管和腺体中,DCIS 总是被分期为 pTis(原位癌)。
如何作出诊断?
DCIS 通常是在因乳房 X 光检查异常而进行芯针活检时确诊的。当所有异常细胞均位于导管和腺体内部时,病理学家即可确诊 DCIS。如果在导管外部(周围组织中)发现任何癌细胞,则诊断将改为浸润性导管癌。确诊后,可通过手术(乳房肿瘤切除术或乳房切除术)切除残留病灶,并进行包括切缘在内的全面评估。

核级
核分级描述细胞核(细胞的控制中心)的异常程度以及细胞分裂的活跃程度。它有助于评估复发或进展的可能性。
-
低核级(1级): 细胞核较小且均匀,外观更接近正常。有丝分裂图(显微镜下可见细胞分裂)罕见。低级别导管原位癌(DCIS)如果完全治疗,复发或进展的可能性较小。
-
中级核级(2级): 细胞出现中度增大和变异。有丝分裂活性,但有限。风险介于低级和高级之间。
-
高核级(3级): 细胞核较大且不规则(多形性),有丝分裂频繁。高级别肿瘤常伴有粉刺性坏死(导管中心出现死细胞),且若未接受适当治疗,复发或进展为侵袭性癌症的风险更高。
您的报告可能还会明确注明有丝分裂率。有丝分裂率越高,意味着分裂的细胞越多,这通常与更高的复发风险相关。
导管原位癌的组织学亚型
DCIS 也可通过导管内细胞的形态来描述。这些形态有助于建立放射学与病理学的关联,有时还与风险相关,但治疗决策取决于整体报告(级别、大小/范围、坏死、切缘),而非仅仅取决于形态。
-
实心图案: 癌细胞充满导管,从管壁到管壁无间隙。影像学检查显示,癌细胞可能形成线性或节段性钙化。实性导管原位癌常见于高级别病变,但可发生于任何级别。
-
筛状模式: 细胞在导管内形成均匀分布的圆孔(“瑞士奶酪”状)。这种形态通常为低级别或中级别,并可能伴有颗粒状或无定形钙化。
-
微乳头状模式: 细小的指状肿瘤簇突入导管,无血管核心。微乳头状导管原位癌 (DCIS) 可能广泛存在,有时伴有较高的局部复发风险,尤其是在高级别或范围较大的情况下。
-
乳头状模式: 分支状的叶状体伸入导管,并带有纤细的血管核心。病理学家利用细胞特征和特殊染色将其与良性导管内乳头状瘤区分开来。乳头状导管原位癌可能形成肿块,但如果导管壁完整,则仍位于原位。
粉刺坏死是什么意思?
粉刺坏死是病理学家用来描述在受导管原位癌(DCIS)影响的导管中心发现癌细胞死亡的术语。在显微镜下,它看起来像是由死亡肿瘤细胞组成的碎片栓塞,有时伴有钙质沉积。
粉刺性坏死之所以重要,是因为它最常见于高级别导管原位癌 (DCIS),这类疾病在治疗后更容易复发,如果不治疗,甚至可能进展为浸润性导管癌。因此,当病理报告中出现粉刺性坏死时,通常提示DCIS更具侵袭性,需要谨慎治疗。
病理学家如何确定导管原位癌的大小?
导管原位癌 (DCIS) 的大小(范围)描述了异常细胞侵袭乳房的范围。虽然大小不会改变正式的分期(所有 DCIS 均为 pTis 期),但它对患者治疗仍然非常重要。DCIS 的范围有助于医生评估复发风险、在附近发现浸润性癌症的可能性,以及是否可以进行保乳手术。
为什么导管原位癌的大小难以测量?
与通常形成实体肿块的浸润性癌症不同,DCIS 生长于乳腺导管内。导管系统是一个分支网络,异常细胞可能分散在大片区域。这使得测量其真实大小变得困难。其他导致测量困难的因素包括:
-
DCIS 通常以分支 3-D 模式扩散,在单个显微镜载玻片上很难看到。
-
乳房组织柔软且可压缩,因此在手术、标本成像或实验室处理过程中其尺寸可能看起来不同。
-
DCIS 可能无法完整切除,尤其是当其涉及大面积区域时。
-
影像学检查(例如乳房 X 线摄影)可能显示与 DCIS 相关的钙化,但有时会低估或高估其真实大小。
病理学家如何估计其大小?
病理学家使用几种方法来估计受影响的乳腺组织数量:
-
单次滑动测量 如果DCIS局限于一块组织,可以直接测量其大小。这种方法最适合小病变。
-
串行顺序采样 – 仔细绘制并切片整个标本,并根据所有切片重建其范围。当导管原位癌(DCIS)广泛扩散时,这种方法可以提供更准确的图像。
-
块计数 – 当 DCIS 出现在多个组织块中时,将受累组织块的数量乘以每个组织块的厚度来估计总大小。
-
保证金 – 如果 DCIS 接近或接触标本的两个相对边缘,则这些边缘之间的距离可以给出范围的最小估计。
-
可见病变 罕见情况下,尤其是在高级别DCIS中,可能存在可见的可测量异常区域。病理学家仍需在显微镜下确认该测量结果。
实际上,病理学家通常会报告通过这些方法获得的最大尺寸估计值。
为什么尺寸对于治疗很重要?
-
小面积(最大 20 毫米) – 通常可以进行具有清晰边缘的保乳手术。
-
中间区域(20–40 毫米) – 实现宽阔清晰的边缘可能更加困难,因此可能需要额外的手术。
-
大面积(>40 毫米) – 保乳手术可能无法实施,建议进行乳房切除术。乳房较大也会增加组织中存在浸润性癌症的可能性。
尽管精确测量通常很困难,但估计 DCIS 的范围可以为手术计划和长期随访提供重要信息。
雌激素受体(ER)和孕激素受体(PR)
激素受体是一些乳腺癌细胞中发现的蛋白质。主要检测的两种类型是 雌激素受体 (ER) 以及 孕激素受体 (PR)具有这些受体的癌细胞利用雌激素和孕激素等激素来促进生长和分裂。ER 和 PR 检测有助于指导治疗并预测预后。
如果进行 ER 和 PR 检测,您的病理报告可能包括:
-
阳性细胞百分比: 例如,“80% ER阳性”表示80%的癌细胞具有雌激素受体。
-
染色强度: 报告为弱、中或强,这表明癌细胞中存在的受体数量。
-
总体得分(Allred 或 H 分数): 它结合了百分比和强度,分数越高表示对激素疗法的反应越好。
如果至少1%的细胞存在雌激素受体(ER)或孕激素受体(PR),则癌细胞被描述为激素受体阳性。这类癌症通常生长较慢,侵袭性较低,并且通常对激素阻断疗法(例如他莫昔芬或芳香化酶抑制剂,例如阿那曲唑、来曲唑或依西美坦)反应良好。激素疗法有助于降低癌症复发的风险。
ER阳性率在1%至10%之间的肿瘤被认为是ER低阳性。与ER阴性癌症相比,这类癌症通常对激素疗法的反应更好。
保证金
边缘是手术中切除的组织的边缘。
-
阴性(清晰)边缘:切缘处无 DCIS,提示已完全切除。
-
阳性边缘:DCIS 达到边缘,增加了局部复发的机会。
当边缘接近或为阳性时,您的团队可能会建议在乳房肿瘤切除术后进行额外的手术和/或放射治疗。
问你的医生的问题
-
我的 DCIS 核级别是低、中还是高?
-
报告的组织学模式是什么?DCIS 的范围有多广?
-
手术切缘清晰吗?如果不清晰,我该如何选择?
-
我的 DCIS ER/PR 是否呈阳性?内分泌治疗是否有助于降低复发风险?
-
确诊后我患侵袭性癌症的风险有多大?治疗如何改变这种风险?
-
您推荐什么样的后续安排(影像和访问)?


