Bibianna Purgina、MD FRCPC
2022 年 8 月 3 日
孤立性線維性腫瘍とは何ですか?
孤立性線維性腫瘍 (SFT) は、結合組織に通常見られる細胞から発生する腫瘍の一種です。 ほとんどの腫瘍は非癌性腫瘍として振る舞いますが、一部は癌に似た積極的な振る舞いをすることがあります。 病理医は、組織サンプルを注意深く調べて、腫瘍が時間の経過とともにどのように変化するかを予測するのに役立つ特徴を探します。
孤立性線維性腫瘍の原因は何ですか?
SFT は、NAB2 と STAT6 という 2 つの遺伝子の融合(結合)によって引き起こされます。 新しい融合遺伝子は、腫瘍細胞の増殖と分裂を可能にするタンパク質の産生につながります。 現時点では、NAB6-STATXNUMX 融合遺伝子が形成される原因は不明です。
孤立性線維性腫瘍の症状は何ですか?
ほとんどの SFT は、腫瘍が周囲の正常な臓器や組織に圧力をかけるほど大きくなるまで、何の症状も引き起こしません。 これが起こると、症状は腫瘍の位置によって異なります。 腹部の腫瘍は、腹痛、腹部膨満、便秘を引き起こすことがあります。 骨盤に腫瘍があると、排尿が困難になることがあります。 頭頸部の腫瘍は、頭痛、副鼻腔の痛みと圧迫感、鼻づまり、視力の変化を引き起こす可能性があります。
孤立性線維性腫瘍は通常どこに見られますか?
これらの腫瘍は通常、成人に発生し、体のどこにでも発生する可能性があります。 一般的な場所には、四肢 (腕と脚)、腹部、骨盤、頭と首が含まれます。 SFT は体の奥深くで発生することが多く、CT スキャンや MRI などの医用画像検査なしでは発見が困難です。
孤立性線維性腫瘍はがんの一種ですか?
ほとんどの SFT は非癌性腫瘍として機能します。 しかし、腫瘍の 10 ~ 30% は、時間の経過とともに元の場所で再成長したり、体の他の部分に広がったりすることにより、より癌に似た挙動を示します。 顕微鏡下で腫瘍を検査した後、病理学者はリスク評価スコアを計算して、腫瘍が再増殖または転移するかどうかを予測します (以下のリスク評価を参照)。
孤立性線維性腫瘍の診断はどのように行われますか?
診断は通常、腫瘍の小さなサンプルがと呼ばれる手順で除去された後に行われます 生検。 次に、組織サンプルは病理医に送られ、病理医が顕微鏡で検査します。 などの追加のテスト 免疫組織化学 および分子検査など 蛍光insituハイブリダイゼーション(FISH) または、次世代シーケンシング (NGS) を実行して NAB2-STAT6 融合遺伝子を探し、診断を確認することもできます。 状況によっては、腫瘍全体が外科的に切除された後に診断が下されることがあります。 切除 or 切除.
孤立性線維性腫瘍のリスク層別化は何を意味しますか?
リスク層別化 (リスク評価とも呼ばれます) は、SFT が時間の経過とともにどのように動作するかを予測するために使用される方法です。 リスク層別化は、病理学者が腫瘍を顕微鏡で検査した後にのみ実行できます。 リスク層別化では、年齢、腫瘍の大きさ、 壊死 (腫瘍細胞死の一種)、および 有糸分裂 (腫瘍細胞が分裂して新しい腫瘍細胞を作る)。 これらの変数のそれぞれにポイント数 (0 ~ 3) が与えられ、ポイントの合計数を使用して、腫瘍が身体の別の部分に転移 (広がる) するリスクが決定されます。 システムを使用して、リスクは低 (0 ~ 3 ポイント)、中 (4 または 5 ポイント)、および高 (6 または 7 ポイント) の XNUMX つのレベルに分類されます。
悪性孤立性線維性腫瘍とは何ですか?
悪性 SFT は、決定的な悪性 (がん) の特徴を示す腫瘍を表すために使用される用語です。 この用語は、身体の他の部分にすでに転移した (広がった) SFT を表すためにも使用できます。
孤立性線維性腫瘍は顕微鏡でどのように見えますか?
顕微鏡下では、SFT の腫瘍細胞は、正常な線維性結合組織を構成する細胞に似ています。 これらの細胞は線維芽細胞と呼ばれます。 孤立性線維性腫瘍の線維芽細胞は、病理学者が「パターンのないパターン」と表現するように配置されています。 腫瘍内には多数の小さな枝分かれした小さな血管も見られます。 病理学者は、これらの小さな血管を「血管周囲細胞腫様」または「鹿角」の血管パターンを有すると説明することがあります。

腫瘍の大きさはどのように測定され、なぜ重要なのですか?
腫瘍の大きさは、腫瘍全体が外科的に除去された後にのみ測定できます。 通常、腫瘍は 5.0 次元で測定されますが、レポートには最大の次元のみが含まれます。 たとえば、腫瘍の大きさが 3.2 cm x 1.1 cm x 5.0 cm の場合、報告書では腫瘍のサイズを最大寸法で XNUMX cm と記載することができます。 リスク評価スコアを決定するために使用されるため、腫瘍のサイズは重要です (上記を参照)。
腫瘍の拡大 とはどういう意味ですか?
ほとんどの SFT は通常、明確に定義された腫瘍であり、正常な周囲組織から分離されていることを意味します。 しかし、がんの特徴を持つ腫瘍は、隣接する筋肉、骨、血管の中や周囲に増殖する可能性があります。 これを腫瘍の拡大と呼びます。 病理医は、周囲の組織のサンプルを顕微鏡で調べて、腫瘍細胞を探します。 腫瘍細胞を含む周囲の臓器や組織は、レポートに記載されます。
マージンとは何ですか?
A マージン 外科医があなたの体から腫瘍を取り除くために切除した組織です。 行った手術の種類に応じて、マージンには、体から腫瘍を取り除くために切断された骨、筋肉、血管、神経が含まれる場合があります。 すべてのマージンは、マージンの状態を判断するために、病理医によって顕微鏡下で非常に綿密に検査されます。
切除組織の端に腫瘍細胞がない場合、マージンは陰性と呼ばれます。 切除組織の端に腫瘍細胞がある場合、マージンは陽性と呼ばれます。 マージンが正の場合、治療後に腫瘍が同じ部位で再発するリスクが高くなります(局所再発)。

治療効果とはどういう意味ですか?
腫瘍を切除する手術の前に化学療法および/または放射線療法を受けた場合、病理医は病理学に送られたすべての組織を調べて、腫瘍が体から切除された時点でまだ生きていた量を確認します。 病理学者は、生存可能なという用語を使用して、体から取り出された時点でまだ生きていた組織を説明します。 対照的に、病理学者は、生存不能という用語を使用して、体から取り出されたときに生きていなかった組織を説明します。 最も一般的には、病理医が生存不能な腫瘍の割合を説明します。
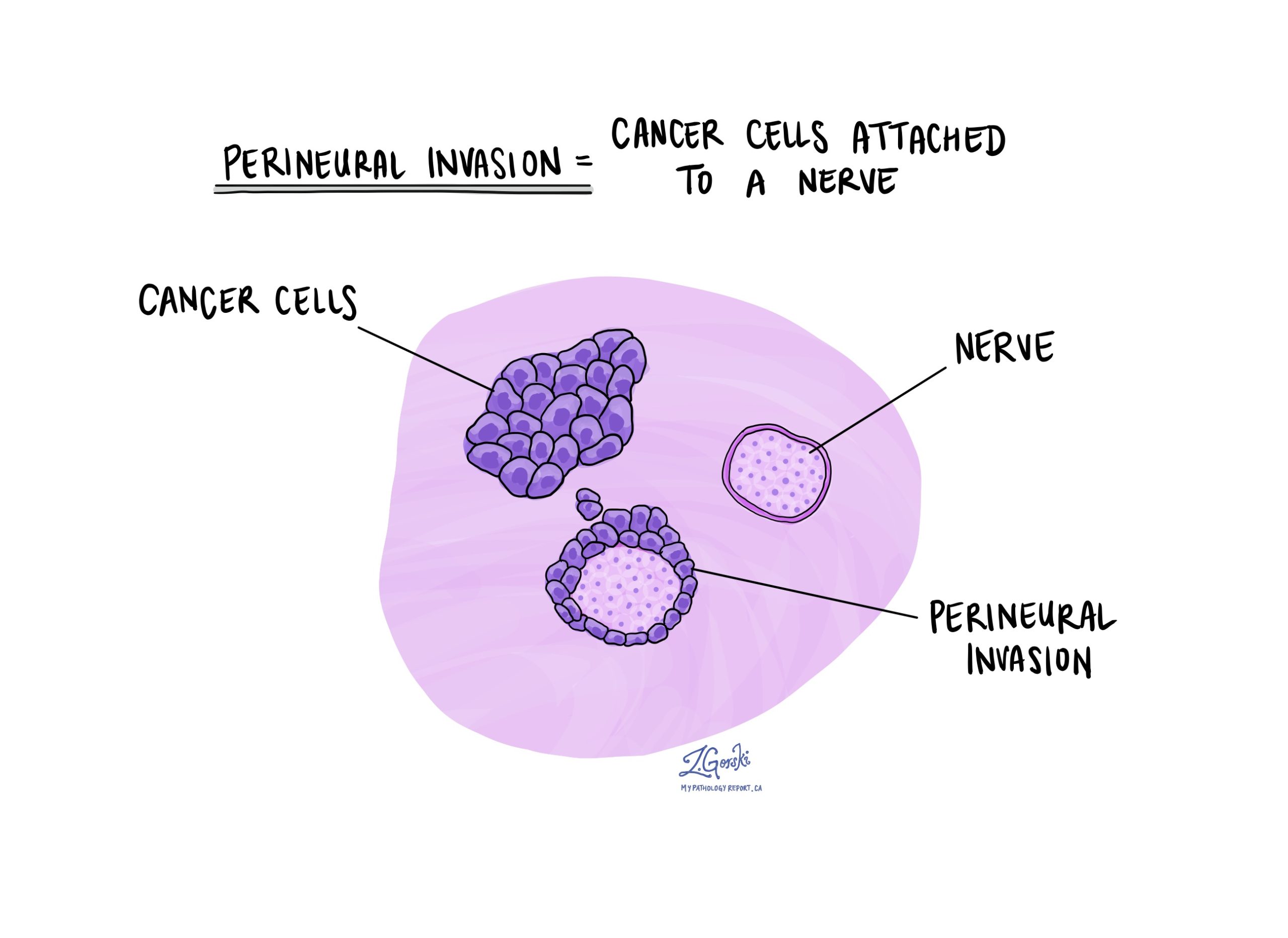
神経周囲浸潤とは何ですか?
神経周囲浸潤とは、腫瘍細胞が神経に付着しているのが見られたことを意味します。 神経は体のいたるところにあり、体と脳の間で情報 (温度、圧力、痛みなど) を送る役割を担っています。 神経に付着した腫瘍細胞は、神経に沿って成長することによって周囲の組織に広がる可能性があるため、神経周囲浸潤は重要です。 これにより、治療後に腫瘍が再増殖するリスクが高まります。
脈管侵襲とは何ですか?
リンパ管浸潤とは、腫瘍細胞が血管またはリンパ管の内側に見られたことを意味します。 血管は、体の周りに血液を運ぶ長く細い管です。 リンパ管は、血液の代わりにリンパ液と呼ばれる液体を運ぶことを除いて、小さな血管に似ています。 リンパ管浸潤は、腫瘍細胞が血管やリンパ管を使用してリンパ節や肺などの体の他の部分に広がる可能性があるため重要です。 SFTでリンパ管浸潤がみられることはめったにありません。 ただし、発見された場合、腫瘍細胞が転移するリスクが高くなります。 リンパ節.



