ジェイソン・ワッサーマン医学博士(FRCPC)とズザンナ・ゴルスキー医学博士(FRCPC)
2025 年 10 月 5 日
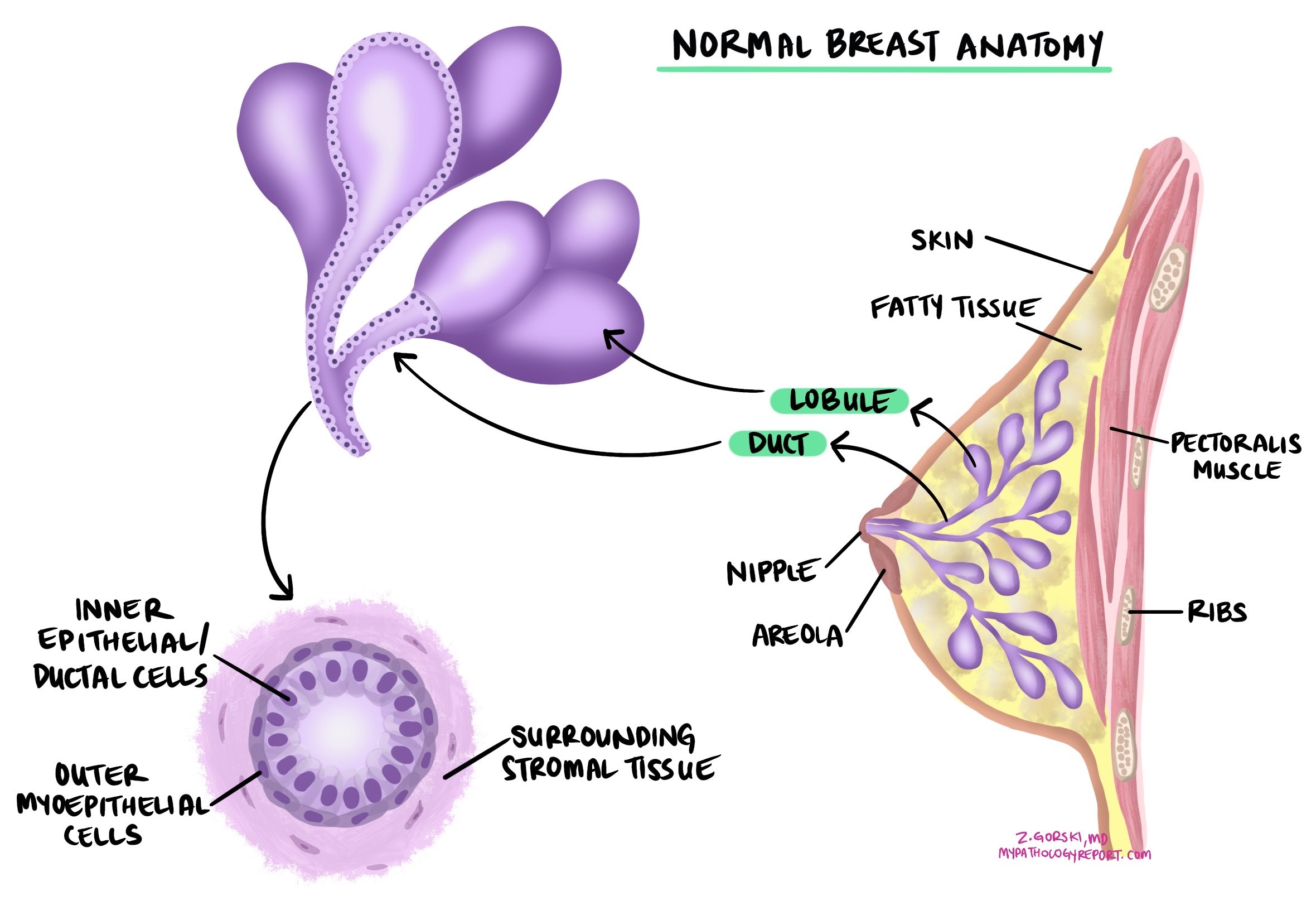
浸潤性乳管がんは最も一般的な乳がんの一種で、その発生は 上皮細胞 乳管の内壁を覆っている乳腺組織に転移し、周囲の乳腺組織に広がります。治療しなければ、浸潤性乳管がんは乳頭など他の部位に転移する可能性があります。 リンパ節乳がんは、骨や肺に転移することがあります。このタイプのがんは、浸潤性乳がんとも呼ばれます。
浸潤性乳管がんの症状は何ですか?
浸潤性乳管がんの最も一般的な症状は、乳房に新たに生じたしこりや腫瘤です。これらのしこりは硬く不規則な形をしていることが多いですが、軟らかったり丸い場合もあります。乳房の大きさや形の変化、皮膚のへこみや赤み、乳首の陥没や分泌物(特に血が混じっている場合)などの変化に気づく人もいます。乳房の痛みは通常、非がん性疾患によって引き起こされますが、乳房の一部に持続的な痛みを感じる患者さんもいます。しこりがない場合でも乳房が腫れたり、脇の下や鎖骨付近のリンパ節が腫れたりすることも、浸潤性乳管がんの兆候である可能性があります。
浸潤性乳管癌の原因は何ですか?
この診断はどのように行われますか?
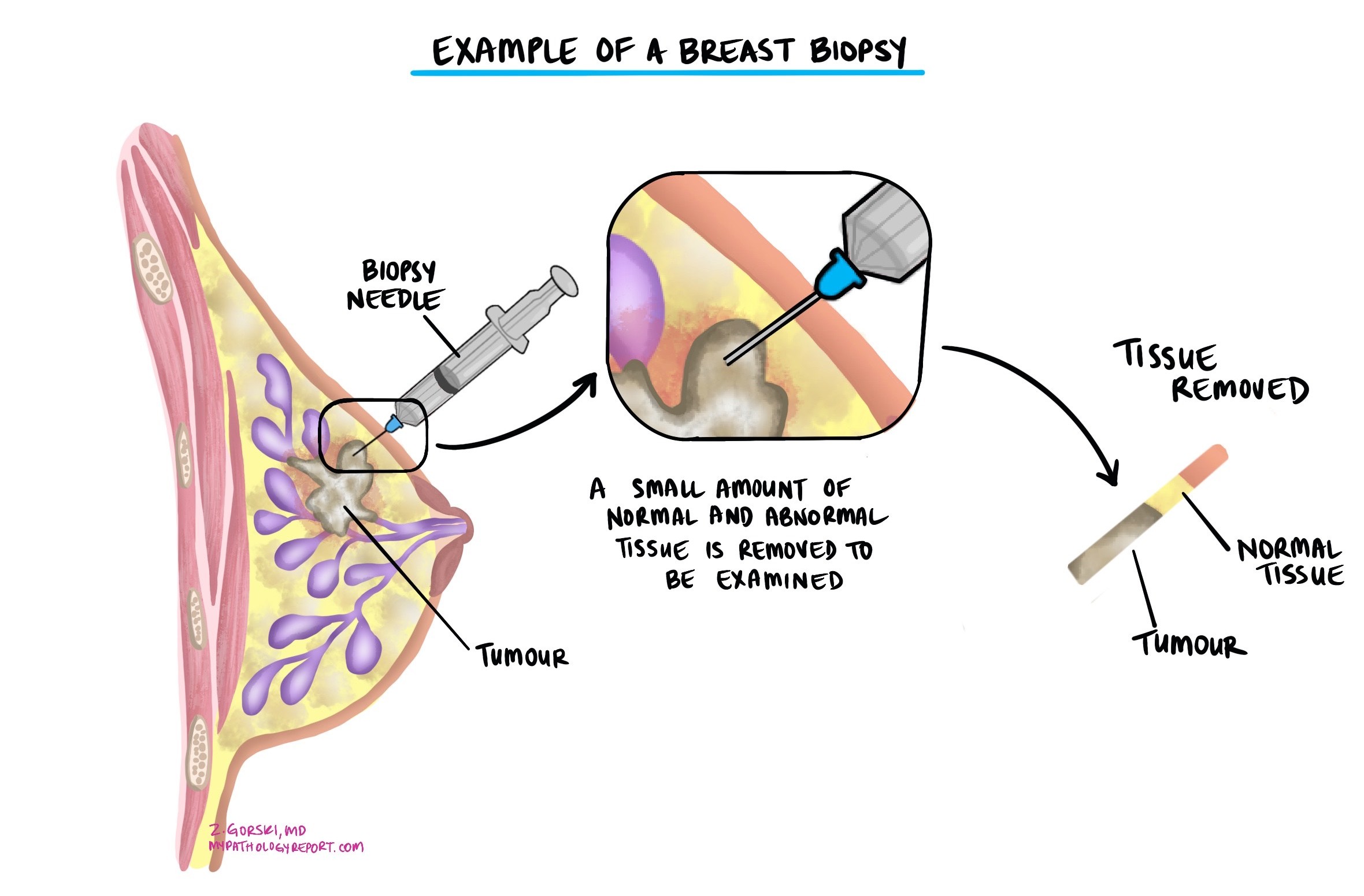
浸潤性乳管がんの診断は通常、腫瘍の少量のサンプルがと呼ばれる手順で切除された後に行われます。 生検その後、組織は病理医に送られ、顕微鏡で検査されます。その後、腫瘍を完全に除去するための追加手術が提案されることもあります。
ノッティンガムの組織学的グレード
ノッティンガム組織学的グレード(修正スカーフ・ブルーム・リチャードソングレードとも呼ばれる)は、病理医が顕微鏡下で乳がんを評価する際に用いるシステムです。腫瘍の悪性度を判定し、治療計画を立てる上で重要な情報を提供します。グレードは、がん細胞が正常な乳がん細胞とどの程度異なるか、そしてどの程度の速度で増殖しているかに基づいて決定されます。
グレードを計算するために病理学者は検査を行う XNUMXつの特徴 がんの:
- 尿細管の形成: これは、がん細胞が正常な乳腺に似た構造をどの程度形成しているかを測定します。ほとんどの細胞が尿細管を形成している場合、腫瘍のスコアは低くなります。尿細管の数が少ないほど、スコアは高くなります。
- 核多形性これは癌細胞の外観の変化を説明しています。 核 正常細胞と比較した、DNAを含む細胞の部分(核)の分布。核が均一で正常細胞と類似している場合、スコアは低くなります。核が大きく異なり、不規則な場合は、スコアは高くなります。
- 有糸分裂数: 活発に分裂している癌細胞の数を測定します。分裂中の細胞は、 有糸分裂 そして、 有糸分裂像分裂細胞の数が多いほど腫瘍が急速に増殖していることを示し、スコアが高くなります。
各項目は1から3のスコアで評価され、1は正常に近いレベル、3はより異常なレベルを示します。これらのスコアを合計して3から9の合計スコアを算出し、グレードを決定します。

合計スコアによって腫瘍のグレードが 3 つに分類されます。
- グレード1(低グレード)合計スコアは 3 ~ 5 です。がん細胞は多くの場合正常細胞に似ており、通常はゆっくりと成長します。
- グレード2(中級): 合計スコア 6 ~ 7。がん細胞は正常との差異が大きく、中程度の速度で増殖します。
- グレード3(上級)合計スコアは 8 ~ 9 です。がん細胞は正常細胞とは明らかに異なり、より急速に増殖する傾向があります。
グレードは、がんの進行度を医師が予測するのに役立ちます。グレード 1 のがんはゆっくりと進行することが多く、予後も良好です。グレード 3 のがんは進行が早く、転移も早いため、より積極的な治療が必要になる場合があります。医師はグレードと、腫瘍の大きさやリンパ節にがんが見つかるかどうかなどの他の要因に基づいて治療を決定します。
乳がんのバイオマーカー
エストロゲン受容体(ER)とプロゲステロン受容体(PR)
ホルモン受容体は一部の乳がん細胞に見られるタンパク質です。検査される主な2つのタイプは以下のとおりです。 エストロゲン受容体(ER) の三脚と プロゲステロン受容体(PR)これらの受容体を持つ癌細胞は、エストロゲンやプロゲステロンなどのホルモンを利用して増殖と分裂を促進します。ERとPRの検査は、治療方針の決定や予後予測に役立ちます。
病理レポートには通常、次の内容が含まれます。
-
陽性細胞の割合: たとえば、「80% ER陽性」は、癌細胞の80%にエストロゲン受容体があることを意味します。
-
染色の強度: 弱い、中程度、強いと報告され、癌細胞内に存在する受容体の数を示します。
-
総合スコア(AllredスコアまたはHスコア): これはパーセンテージと強度を組み合わせたもので、スコアが高いほどホルモン療法に対する反応が良いことを示します。
がん細胞は、ERまたはPRが細胞の1%以上に存在する場合、ホルモン受容体陽性と分類されます。これらのがんは、通常、増殖が遅く、悪性度が低く、タモキシフェンやアロマターゼ阻害剤(例:アナストロゾール、レトロゾール、エキセメスタン)などのホルモン阻害療法によく反応します。ホルモン療法は、がんの再発リスクを低減するのに役立ちます。
ER陽性率が1%から10%の腫瘍は、ER低陽性とみなされます。これらの癌は、ER陰性癌と比較して、ホルモン療法に対する反応が良好であることが一般的です。
免疫組織化学によるHER2検査
免疫組織化学(IHC) 病理医が乳がん細胞表面のHER2タンパク質の量を測定するために用いる検査です。HER2(ヒト上皮成長因子受容体2)は、細胞の増殖を制御するタンパク質です。一部の乳がんではHER2タンパク質が過剰に産生され、細胞の増殖と分裂が促進されることがあります。
この検査を行うために、病理医はHER2タンパク質に結合する特殊な抗体を腫瘍組織の少量サンプルに塗布します。着色された染色液によって、これらの抗体は顕微鏡下で観察可能になります。病理医は染色の強度とパターンを観察し、がん細胞に存在するHER2タンパク質の量を反映したスコアを決定します。
HER2免疫組織化学スコア
病理レポートには、HER2 IHC の結果が 0 から 3+ のスコアとして記載され、HER2 低発現および HER2 超低発現の指定も追加されます。
- 0(負)– 膜染色が認められず、HER2タンパク質が検出されないことを意味します。このパターンを示す腫瘍はHER2陰性です。HER2を標的とした治療は、これらの癌には効果がありません。
- 0+ (超低) – 腫瘍細胞の10%以下に、かすかに、またはほとんど見えない不完全な膜染色が認められる場合。このパターンはHER2-ultralowと呼ばれます。HER2陰性とみなされますが、一部の研究では、転移性(進行性)腫瘍において、トラスツズマブ・デルクステカンなどの新しい分子標的療法が奏効する可能性が示唆されています。全く染色が認められない腫瘍は、この治療の適応外となります。
- 1+(低) – がん細胞の10%以上で、かすかで不完全な膜染色が認められます。これらの腫瘍はHER2低発現であり、従来の基準ではHER2陰性とみなされます。しかし、転移性腫瘍の場合、HER2低発現がんであっても、低レベルのHER2タンパク質を標的とした治療が適応となる場合があります。
- 2+(あいまい) – 腫瘍細胞の10%以上で、弱~中等度の完全膜染色が認められる。この結果は境界域とみなされ、がんが真にHER2陽性か陰性かを判断するために、通常はin situハイブリダイゼーション(ISH)などの追加検査が必要となる。
ISH 検査が陰性(HER2 遺伝子増幅が認められない)の場合、結果は HER2 低と分類されます。
- 3+(肯定的) – がん細胞の10%以上で強い完全な膜染色が認められます。これはHER2陽性腫瘍を示しています。HER2陽性がんは増殖が速い傾向がありますが、トラスツズマブ(ハーセプチン)、ペルツズマブ、トラスツズマブ・デルクステカンなどのHER2標的治療に良好な反応を示します。
in situハイブリダイゼーションによるHER2検査
HER2のIHC結果が2+(境界域または疑わしい)の場合、in situハイブリダイゼーション(ISH)と呼ばれる追加検査が行われます。この検査では、細胞表面のタンパク質ではなく、HER2遺伝子そのものを調べます。
正常な乳がん細胞では、HER2遺伝子のコピーが通常2つ存在します。一部のがんでは、この遺伝子が増幅し、細胞内に過剰なコピーが存在する状態になります。HER2遺伝子が増えると、HER2タンパク質の生成量が増加し、がんの増殖が加速する可能性があります。
ISH法では、特殊な蛍光染色または銀染色を用いてHER2遺伝子を顕微鏡下で可視化します。病理医はHER2遺伝子のコピー数を数え、同じ染色体上にある別の遺伝子(CEP17)のコピー数と比較します。結果は比とシグナル数として報告され、これらを合わせてがんがHER2増幅型(陽性)か非増幅型(陰性)かを判定します。
HER2 ISHの結果を理解する
病理レポートでは、国際ガイドラインで定義された 5 つのグループのいずれかを使用して HER2 ISH 結果が説明される場合があります。
-
グループ1(陽性/増幅) – HER2:CEP17比が2.0以上で、細胞あたり少なくとも4つのHER2シグナルが認められます。これはがんがHER2陽性であることを意味し、通常はHER2標的療法が推奨されます。
-
グループ2(曖昧) – HER2:CEP17比は2.0以上であるものの、細胞あたりのHER2シグナルが4個未満です。これはまれで複雑な結果です。ほとんどの場合、IHC結果と併せてさらに検討することで、最終的なHER2ステータスを判定できます。
-
グループ3(曖昧) – HER2:CEP17比は2.0未満ですが、細胞あたり6個以上のHER2シグナルがあります。これは、HER2遺伝子のコピー数が多いものの、CEP17と比較して明らかに陽性となるほど十分ではないことを意味します。IHC結果との相関関係は、解釈に役立ちます。
-
グループ4(曖昧) – HER2:CEP17比が2.0未満で、細胞あたり4~6個のHER2シグナルが認められる。これは、IHC所見と併せて解釈されるもう一つの境界パターンである。
-
グループ5(陰性/増幅なし) – HER2:CEP17比が2.0未満であり、細胞あたりのHER2シグナルが4未満である。これは、がんがHER2陰性であり、HER2を標的とした治療は効果がないことを意味します。
IHCとISHの結果を組み合わせる
病理学者は常にISHの結果をHER2 IHCスコアと併せて解釈し、最も正確な分類を提供します。
-
IHC が 3+ の場合、腫瘍は HER2 陽性であり、それ以上の検査は必要ありません。
-
IHC が 2+ の場合、ISH の結果によって腫瘍が HER2 陽性か HER2 陰性かが判定されます。
-
IHC が 0、0+、または 1+ の場合、ISH で増幅が見られなくても、腫瘍は標準基準により HER2 陰性であるとみなされます。
しかし、新たな研究により、HER2低染色(IHC 1+または2+/ISH陰性)またはHER2超低染色(IHC 0+/ISH陰性)の乳がんは、転移巣に対してトラスツズマブ・デルクステカンなどの新しい治療法に反応する可能性があることが示されました。HER2染色が全くない(IHC 0)患者は、これらの治療法の適応外となります。
微小乳頭状特徴を伴う浸潤性乳管癌
浸潤性乳管癌における微小乳頭状所見とは、顕微鏡下で観察される癌の増殖の特定のパターンを指します。「微小乳頭状」という用語は、腫瘍細胞の小さな塊が空間に浮かんでいるように見えることを指します。微小乳頭状所見を持つ癌は、近くのリンパ管に浸潤し、転移する可能性が高くなるため、これらの所見は重要です。 リンパ節.
腫瘍の 90% 以上が微小乳頭の特徴を示す場合、浸潤性微小乳頭癌に分類されます。これは、特別な治療の考慮が必要となる可能性のある、独特なタイプの乳癌であると考えられています。
微小乳頭癌はより悪性度が高い傾向があるが、必ずしも予後が悪いというわけではない。研究によると、これらの腫瘍は同じ部位または腋窩に再発する可能性が高い。 リンパ節それでも、同じ大きさやステージの他の種類の浸潤性乳管がんと比較した場合、全生存率やがんが体の遠隔部位に転移するリスクには大きな影響を与えません。
粘液性特徴を伴う浸潤性乳管癌
浸潤性乳管癌における粘液性特徴は特定のパターンを指す 腫瘍細胞が大量の ムチン、様々なものに典型的に見られるゲル状の物質 体の各部位に発生する癌です。顕微鏡で見ると、これらの癌は粘液の塊の中に浮かぶ腫瘍細胞の塊として現れます。
腫瘍の90%以上が粘液性の特徴を示す場合、それは次のように分類されます。 浸潤性粘液癌これは、独特の特徴を持つ独特なタイプの乳がんであると考えられており、他のタイプの浸潤性乳管がんに比べて予後が良好であることが多いです。
粘液性の特徴を持つ癌はゆっくりと成長する傾向があり、 転移する リンパ節 または体の他の部分その結果、予後は良好となることが多い。しかし、腫瘍に粘液性領域と非粘液性領域が混在している場合、粘液性領域の割合やその他の腫瘍特性によって予後が左右される可能性がある。
腫瘍の大きさ
,war乳がんの大きさは、病理学的腫瘍ステージ(pT)を決定するために使用され、腫瘍が大きいほど、 転移する (広がる) に リンパ節 と体の他の部分。 腫瘍の大きさは、腫瘍全体を切除した後にのみ判定できます。そのため、腫瘍の大きさは病理報告書には記載されません。 生検.
腫瘍の拡大
浸潤性乳管がんは乳房内で発生しますが、腫瘍は乳房を覆う皮膚や胸壁の筋肉に転移することがあります。腫瘍の進展とは、乳房の下の皮膚や筋肉に腫瘍細胞が見つかった場合に用いられます。腫瘍の進展は、治療後に腫瘍が再発するリスク(局所再発)や、がん細胞が肺などの遠隔部位に転移するリスクが高まることと関連しているため、重要です。また、病理学的腫瘍ステージ(pT)を決定する際にも用いられます。
リンパ管浸潤
残存癌負荷指数
残存癌量(RCB)指数は、乳房とその周辺に残っている癌の量を測定する。 リンパ節 術前化学療法(手術前に行う治療)後の癌の進行度を分類する指標。この指標は、いくつかの病理学的特徴を1つのスコアにまとめ、癌の治療に対する反応を分類する。テキサス大学MDアンダーソンがんセンターの医師らがRCB(http://www.mdanderson.org/breastcancer_RCB).
スコアの計算方法は次のとおりです。
- 乳房内の腫瘍床の大きさ: 病理学者は、腫瘍が存在していた領域(腫瘍床と呼ばれる)の最大 2 次元を測定します。この領域には、正常組織、癌細胞、治療による瘢痕組織が混在している可能性があります。
- がん細胞密度: がん細胞密度は、腫瘍床にまだがん細胞が含まれている割合を推定します。これには、浸潤がん(周囲の組織に広がったがん)と原位がん(広がっていないがん細胞)の両方が含まれます。
- 原位置病変の割合: 病理学者は、腫瘍床内で癌が原位置にある割合も推定します。原位置にある割合とは、癌細胞が乳管または小葉に限定されており、周囲の組織に広がっていないことを意味します。
- リンパ節転移: がん細胞を含むリンパ節(陽性リンパ節)の数を数えるとともに、リンパ節内のがん細胞の最大の塊の大きさも測定します。
これらの特徴は標準化された式を使用して組み合わせられ、RCB スコアが計算されます。
RCB スコアに基づいて、患者は次の 4 つのカテゴリに分類されます。
- RCB-0(病理学的完全奏効): 乳房やリンパ節に残存する浸潤癌は検出されません。
- RCB-I(最小負担): 残存癌はほとんど存在しません。
- RCB-II(中程度の負担): 中程度の癌が残っています。
- RCB-III(広範囲の負担): 乳房またはリンパ節に大量の癌が残っています。
RCB 分類は、治療後に患者ががんを発症しない可能性を予測するのに役立ちます。RCB-0 分類の患者は、通常、最も良好な結果が得られ、再発のない長期生存の可能性が最も高くなります。RCB カテゴリが RCB-I から RCB-III に上がるにつれて、がんの再発リスクが高まり、このリスクを軽減するための追加治療が必要になる場合があります。
浸潤性乳管癌の病理学的ステージ
浸潤性乳管がんの病理学的ステージ分類システムは、がんがどの程度広がっているかを医師が理解し、最適な治療計画を立てるのに役立ちます。このシステムでは主に、腫瘍、リンパ節、転移を表す TNM ステージ分類が使用されます。早期段階のがん (T1 または N0 など) では、手術と場合によっては放射線治療のみで済む可能性がありますが、進行段階 (T3 または N3 など) では、手術、放射線治療、化学療法、標的療法の組み合わせが必要になる場合があります。適切なステージ分類により、患者は病気の程度に基づいて最も効果的な治療を受けることができ、生存率と生活の質が向上します。
腫瘍の病期(pT)
この機能は、乳房腫瘍の大きさと範囲を調べます。腫瘍はセンチメートル単位で測定され、乳房組織を超えた腫瘍の成長が評価されます。
T0: 原発性腫瘍の証拠なし。乳房内に腫瘍が見つからないことを意味します。
T1: 腫瘍の最大径は 2 センチメートル以下です。この段階はさらに以下のように細分化されます。
- T1mi: 腫瘍の大きさは1ミリメートル以下です。
- T1a: 腫瘍の大きさは1ミリメートルより大きいが、5ミリメートル以下である。
- T1b: 腫瘍の大きさは5ミリメートル以上10ミリメートル以下です。
- T1c: 腫瘍の大きさは10ミリメートルより大きいが、20ミリメートル以下である。
T2: 腫瘍の大きさは2センチメートルより大きいが、5センチメートル以下である。
T3: 腫瘍の大きさは5センチメートル以上です。
T4: 腫瘍は大きさに関係なく胸壁または皮膚に広がっています。この段階はさらに以下のように細分化されます。
- T4a: 腫瘍が胸壁に侵入しています。
- T4b: 腫瘍が皮膚に広がり、潰瘍や腫れを引き起こします。
- T4c: T4aとT4bの両方が存在します。
- T4d: 炎症性乳がんは、乳房の皮膚の赤みと腫れが特徴です。
ノーダルステージ(pN)
この機能は、がんが近くの組織に転移しているかどうかを調べます。 リンパ節体全体に見られる小さな豆の形をした構造です。
N0: 近くのリンパ節に癌は見つかりませんでした。
N0(i+): 分離された腫瘍細胞のみ。
N1: がんは1~3個の腋窩リンパ節(脇の下)に転移しています。
- N1mi: 微小転移のみ。
- N1a: 1~3 個の腋窩リンパ節に転移があり、少なくとも 2.0 つの転移の大きさが XNUMX mm を超えている。
- N1b: ITCを除く同側内乳腺センチネルリンパ節転移
N2: がんが転移している場所:
- N2a: 腋窩リンパ節が4~9個。
- N2b: 腋窩リンパ節への転移のない内胸リンパ節。
N3: がんが転移している場所:
- N3a: 腋窩リンパ節が 10 個以上、または鎖骨下リンパ節が XNUMX 個以上。
- N3b: 内胸リンパ節および腋窩リンパ節。
- N3c: 鎖骨上リンパ節(鎖骨の上)。
予後
浸潤性乳管がんの予後は、がんの進行度、顕微鏡下での所見、治療への反応など、いくつかの重要な要因によって左右されます。以下は、予後に影響を与える可能性のある最も重要な特徴の一部です。
- 腫瘍のステージとサイズ: 早期に発見され、乳房内に限局したがんは予後が最も良好です。例えば、局所性乳がんの5年生存率は95%を超えます。がんがリンパ節や他の部位に転移している場合は、予後はそれほど良くありません。
- 腫瘍のグレード: グレードは、がん細胞の異常性を表します。グレードの高い腫瘍は、成長と転移が速い傾向があり、再発のリスクが高まる可能性があります。
- ホルモン受容体およびHER2の状態: ホルモン受容体(エストロゲンまたはプロゲステロン)陽性のがんは、通常、ホルモン療法によく反応し、予後も良好です。HER2陽性のがんはより悪性度が高いですが、トラスツズマブなどの標的治療に反応を示すことが多いです。トリプルネガティブがん(XNUMXつの受容体すべてを欠損しているがん)は治療が困難で、再発リスクも高くなる可能性があります。
- 脈管侵襲: 腫瘍の近くの小さな血管やリンパ管にがん細胞が見つかった場合、がんが広がるリスクが高まります。
- 手術マージン: 手術中にすべてのがん細胞が切除され、組織の端にがん細胞が全く見られない場合(切除断端陰性)、再発の可能性は低くなります。切除断端陽性の場合は、がんが一部残存している可能性があります。
- 腫瘍の遺伝子検査: 21 遺伝子の再発スコアや 70 遺伝子シグネチャーなどの検査は、がんの再発リスクを予測し、化学療法が必要かどうかの判断に役立ちます。
- 術前療法に対する反応: 術前補助療法は、手術前に行う治療です。手術時にがんが発見されない場合(病理学的完全奏効と呼ばれます)、特にHER2陽性がんおよびトリプルネガティブがんの場合、予後は通常非常に良好です。がんが残存している場合、医師は残存がん量指数を用いて再発リスクを推定し、今後の治療計画を立てることがあります。
医師に尋ねるべき質問
-
私の乳房の腫瘍の大きさとグレードはどのようなものでしたか?
-
リンパ節が侵されましたか?侵されている場合、いくつありますか?
-
私の腫瘍のホルモン受容体と HER2 の状態は何ですか?
-
手術による切除縁に癌は見つかりましたか?
-
放射線療法、化学療法、ホルモン療法などの追加治療は必要ですか?
その他の参考資料









